На основе книги:
Дегенеративно-дистрофические поражения позвоночника (лучевая диагностика, осложнения после дисэктомии)
Рамешвили Т.Е. , Труфанов Г.Е., Гайдар Б.В., Парфенов В.Е
Позвоночный столб
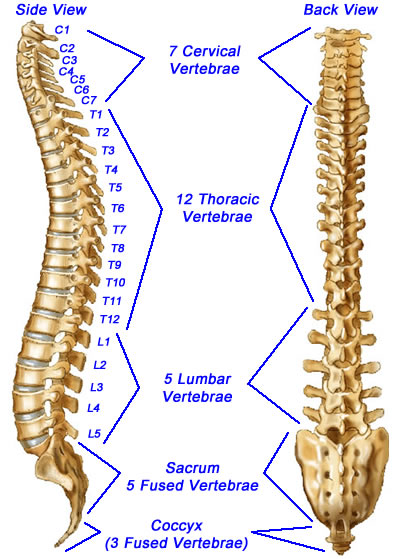 Позвоночный столб в норме представляет собой гибкое образование, состоящее в среднем варианте из 33-34 позвонков, связанных в единую цепь межпозвонковыми дисками, дугоотростчатыми суставами и мощным связочным аппаратом.
Позвоночный столб в норме представляет собой гибкое образование, состоящее в среднем варианте из 33-34 позвонков, связанных в единую цепь межпозвонковыми дисками, дугоотростчатыми суставами и мощным связочным аппаратом.
Число позвонков у взрослых не всегда одинаково: встречаются аномалии развития позвоночника, связанные как с увеличением, так и с уменьшением количества позвонков. Так 25-й позвонок зародыша у взрослого ассисимилируется крестцом, однако в некоторых случаях он не срастается с крестцом, образуя 6-й поясничный позвонок и 4 крестцовых позвонка (люмбализация — уподобление крестцового позвонка поясничному).
Встречаются и противоположные соотношения: крестец ассимилирует не только 25-й позвонок но и 24-й, образуя 4 поясничных и 6 крестцовых позвонков (сакрализация). Ассимиляция может быть полной, костной, неполной, двусторонней и односторонней.
В позвоночном столбе различают следующие позвонки: шейные — 7, грудные — 12, поясничные — 5, крестцовые — 5 и копчиковые — 4-5. При этом 9-10 из них (крестцовые — 5, копчиковые 4-5) соединены неподвижно.
В норме искривления позвоночного столба во фронтальной плоскости отсутствуют. В сагиттальной плоскости позвоночный столб имеет 4 чередующихся плавных физиологических изгиба в виде дуг, обращенных выпуклостью кпереди (шейный и поясничный лордозы) и дуг, направленных выпуклостью кзади (грудной и крестцово-копчиковый кифозы).
О нормальных анатомических соотношениях в позвоночном столбе свидетельствует выраженность физиологических изгибов. Физиологические изгибы позвоночника всегда плавные и в норме не бывают угловыми, а остистые отростки находятся на одинаковом расстоянии друг от друга.
Следует подчеркнуть, что степень изгибов позвоночного столба в различных отделах неодинакова и зависит от возраста. Так, к моменту рождения изгибы позвоночного столба существуют, однако степень их выраженности увеличивается по мере роста ребенка.
Позвонок
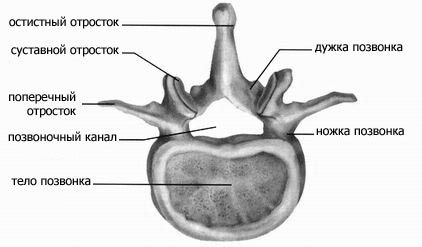 Позвонок (кроме двух верхних шейных) состоит из тела, дуги и отходящих от нее отростков. Тела позвонков соединены межпозвонковыми дисками, а дуги — межпозвоночными суставами. Дуги смежных позвонков, суставы, поперечные и остистые отростки соединены мощным связочным аппаратом.
Позвонок (кроме двух верхних шейных) состоит из тела, дуги и отходящих от нее отростков. Тела позвонков соединены межпозвонковыми дисками, а дуги — межпозвоночными суставами. Дуги смежных позвонков, суставы, поперечные и остистые отростки соединены мощным связочным аппаратом.
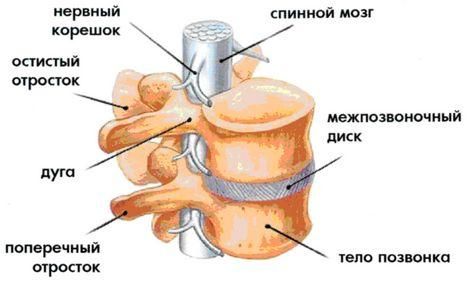 Анатомический комплекс, состоящий из межпозвоночного диска, двух соответствующих межпозвоночных суставов и связок, расположенных на данном уровне, представляет своеобразный сегмент движений позвоночника – т.н. позвоночно-двигательный сегмент. Подвижность позвоночника в отдельном сегменте невелика, но движения многих сегментов, обеспечивают возможность значительной подвижности позвоночника в целом.
Анатомический комплекс, состоящий из межпозвоночного диска, двух соответствующих межпозвоночных суставов и связок, расположенных на данном уровне, представляет своеобразный сегмент движений позвоночника – т.н. позвоночно-двигательный сегмент. Подвижность позвоночника в отдельном сегменте невелика, но движения многих сегментов, обеспечивают возможность значительной подвижности позвоночника в целом.
Размеры тел позвонков увеличиваются в каудальном направлении (сверху-вниз), достигая максимума в поясничном отделе.
В норме тела позвонков имеют одинаковую высоту в переднем и заднем отделах.
Исключением является пятый поясничный позвонок, тело которого имеет клиновидную форму: в вентральном отделе оно выше, чем в дорсальном (спереди выше, чем сзади). У взрослых тело имеет прямоугольную форму с закругленными углами. В переходном грудопоясничном отделе позвоночника могут выявляться трапециевидной формы тела одного или двух позвонков с равномерной скошенностью верхней и нижней поверхностей кпереди. Трапециевидная форма может быть у поясничного позвонка со скошенностью верхней и нижней поверхности кзади. Аналогичную форму пятого позвонка иногда принимают за компрессионный перелом.
Тело позвонка состоит из губчатого вещества, костные балки которого образуют сложное переплетение, преобладающее большинство их имеет вертикальное направление и соответствует основным линиям нагрузки. Передняя, задняя и боковые поверхности тела покрыты тонким слоем плотного вещества, продырявленного сосудистыми каналами.
От верхнебоковых отделов тела позвонка отходит дуга, в которой различают два отдела: передний, парный — ножка и задний — пластинка (Iamina), расположенная между суставными и остистыми отростками. От дуги позвонка отходят отростки: парные – верхние и нижние суставные (дугоотростчатые), поперечные и одиночные — остистые.
![17 Шея и позв.артерия [1024x768]](http://ha-tha.ru/wp-content/uploads/2013/11/17-SHeya-i-pozv.arteriya-1024x768.jpg) Описанное строение позвонка является схематическим, так как отдельные позвонки не только в разных отделах, но, и в пределах одного и того же отдела позвоночного столба могут иметь отличительные анатомические особенности.
Описанное строение позвонка является схематическим, так как отдельные позвонки не только в разных отделах, но, и в пределах одного и того же отдела позвоночного столба могут иметь отличительные анатомические особенности.
Особенностью строения шейного отдела позвоночника является наличие отверстий в поперечных отростках СII-СVII позвонков. Эти отверстия образуют канал, в котором проходит позвоночная артерия с одноименным симпатическим сплетением. Медиальной стенкой канала является средняя часть полулунных отростков. Это следует учитывать при увеличении деформации полулунных отростков и возникновении артроза унковертебральных сочленений, что может приводить к компрессии позвоночной артерии и раздражению симпатических сплетений.
Межпозвоночные суставы
Межпозвоночные суставы образованы нижними суставными отростками вышележащего позвонка и верхними суставными отростками нижележащего.
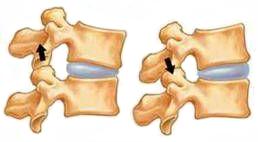 Дугоотростчатые суставы во всех отделах позвоночного столба имеют аналогичное строение. Однако форма и расположение их суставных поверхностей неодинакова. Так, в шейных и грудных позвонках они располагаются в косой проекции, близкой к фронтальной, а в поясничных — к сагиттальной. Причем если в шейных и грудных позвонках суставные поверхности плоские, то в поясничных они изогнуты и представляют собой как бы отрезки цилиндра.
Дугоотростчатые суставы во всех отделах позвоночного столба имеют аналогичное строение. Однако форма и расположение их суставных поверхностей неодинакова. Так, в шейных и грудных позвонках они располагаются в косой проекции, близкой к фронтальной, а в поясничных — к сагиттальной. Причем если в шейных и грудных позвонках суставные поверхности плоские, то в поясничных они изогнуты и представляют собой как бы отрезки цилиндра.
Несмотря на то что суставные отростки и их суставные поверхности в различных отделах позвоночного столба имеют своеобразные особенности, однако на всех уровнях сочленяющиеся суставные поверхности равны одна другой, выстланы гиалиновыми хрящами и укреплены туго натянутой капсулой, прикрепляющейся непосредственно у края суставных поверхностей. Функционально все дугоотростчатые сочленения относятся к малоподвижным.
К истинным суставам позвоночника помимо дугоотростчатых суставов относятся:
- парный атланто-затылочный сустав, соединяющий затылочную кость с первым шейным позвонком;
- непарный срединный атланто-осевой сустав, соединяющие позвонки CI и CII;
- парный крестцово-подвздошный сустав, соединяющий крестец с подвздошными костями.
Межпозвонковый диск
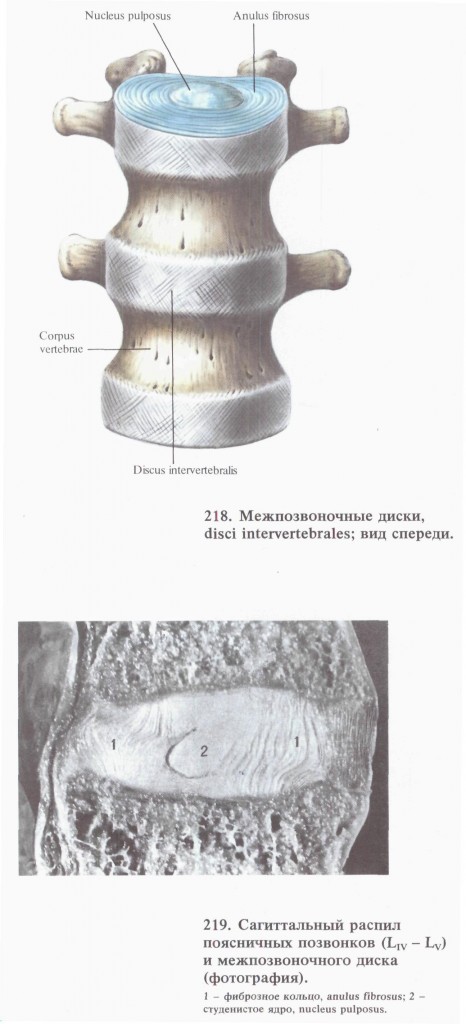 Тела смежных позвонков от II шейного до I крестцового, соединены межпозвонковыми дисками. Межпозвонковый диск представляет собой хрящевую ткань и состоит из студенистого (пульпозного) ядра (nucleus pulposus), фиброзного кольца (аnnulus fibrosis) и из двух гиалиновых пластинок.
Тела смежных позвонков от II шейного до I крестцового, соединены межпозвонковыми дисками. Межпозвонковый диск представляет собой хрящевую ткань и состоит из студенистого (пульпозного) ядра (nucleus pulposus), фиброзного кольца (аnnulus fibrosis) и из двух гиалиновых пластинок.
Студенистое ядро — шаровидное образование с неровной поверхностью, состоит из желатинообразной массы с высоким содержанием воды — до 85-90% в ядре, диаметр его колеблется в пределах 1-2,5 см.
В межпозвонковом диске в шейном отделе студенистое ядро смещено несколько кпереди от центра, а в грудном и поясничном располагается на границе средней и задней трети межпозвонкового диска.
Характерным для студенистого ядра являются большая упругость, высокий тургор, который определяет высоту диска. Ядро сжато в диске под давлением в несколько атмосфер. Основная функция студенистого ядра — рессорная: действуя подобно буферу, оно ослабляет и равномерно распределяет по поверхностям тел позвонков влияние различных толчков и сотрясений.
Студенистое ядро благодаря тургору оказывает постоянное давление на гиалиновые пластинки, раздвигая тела позвонков. Связочный аппарат позвоночника и фиброзное кольцо дисков противодействуют студенистому ядру, сближая смежные позвонки. Высота каждого диска и всего позвоночного столба в целом не является постоянной величиной. Она связана с динамическим равновесием противоположно направленных влияний студенистого ядра и связочного аппарата и зависит от уровня этого равновесия, соответствующего преимущественно состоянию студенистого ядра.
Ткань студенистого ядра способна высвобождать и связывать воду в зависимости от нагрузки, в связи с чем в разное время суток высота нормального межпозвоночного диска разная.
Так, утром, высота диска нарастает с восстановлением максимального тургора студенистого ядра и в определенной мере преодолевает эластичность тяги связочного аппарата после ночного отдыха. Вечером, тем более после физической нагрузки тургор студенистого ядра снижается и смежные позвонки сближаются. Таким образом, рост человека в течение суток изменяется в зависимости от высоты межпозвонкового диска.
У взрослого человека межпозвонковые диски составляют примерно четверть или даже треть высоты позвоночного столба. Отмеченные физиологические колебания роста в течение суток могут быть от 2 до 4 см. В связи с постепенным снижением тургора студенистого ядра в старости рост уменьшается.
Своеобразное динамическое противодействие влияний на позвоночный столб студенистого ядра и связочного аппарата является ключом к пониманию ряда дегенеративно-дистрофических поражений, развивающихся в позвоночнике.
Студенистое ядро представляет собой центр, вокруг которого происходит взаимное перемещение смежных позвонков. При сгибании позвоночника ядро перемещается кзади. При разгибании кпереди и при боковых наклонах — в сторону выпуклости.
Фиброзное кольцо, состоящее из соединительно-тканых волокон, расположенных вокруг студенистого ядра, образует передний, задний и боковые края межпозвонкового диска. К костному краевому канту оно прикрепляется посредством волокон Шарпея. Волокна фиброзного кольца прикрепляются также и к задней продольной связке позвоночника. Периферические волокна фиброзного кольца составляют прочный наружный отдел диска, а волокна, находящиеся ближе к центру диска, расположены более рыхло, переходя в капсулу студенистого ядра. Передний отдел фиброзного кольца плотнее, массивнее заднего. Передняя часть фиброзного кольца в 1,5-2 раза больше задней. Основная функция фиброзного кольца — фиксирование смежных позвонков, удержание внутри диска студенистого ядра, обеспечение движения в разных плоскостях.
Краниальную и каудальную (верхнюю и нижнюю соответственно в положении стоя) поверхность межпозвонкового диска образуют гиалиновые хрящевые пластинки, вставленные в лимбус (утолщение) тела позвонка. Каждая из гиалиновых пластинок равна по величине и плотно прилежит к соответствующей замыкающей пластинке тела позвонка, она соединяет студенистое ядро диска с костной замыкающей пластинкой тела позвонка. Дегенеративные изменения межпозвонкового диска распространяются на тело позвонка через замыкающую пластинку.
Связочный аппарат позвоночного столба
Позвоночный столб снабжен сложным связочным аппаратом, в состав которого входят: передняя продольная связка, задняя продольная связка, желтые связки, межпоперечные связки, межостистые связки, надостистая связка, выйная связка и другие.
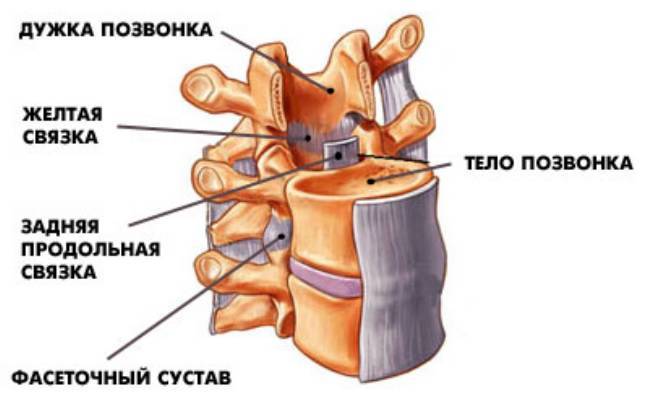 Передняя продольная связка покрывает переднюю и боковые поверхности тел позвонков. Она начинается от глоточного бугорка затылочной кости и доходит до 1-го крестцового позвонка. Передняя продольная связка состоит из коротких и длинных волокон и пучков, которые прочно срастаются с телами позвонков и рыхло связаны с межпозвоночными дисками; над последними связка перекинута с одного тела позвонка на другое. Передняя продольная связка выполняет также функцию надкостницы тел позвонков.
Передняя продольная связка покрывает переднюю и боковые поверхности тел позвонков. Она начинается от глоточного бугорка затылочной кости и доходит до 1-го крестцового позвонка. Передняя продольная связка состоит из коротких и длинных волокон и пучков, которые прочно срастаются с телами позвонков и рыхло связаны с межпозвоночными дисками; над последними связка перекинута с одного тела позвонка на другое. Передняя продольная связка выполняет также функцию надкостницы тел позвонков.
Задняя продольная связка начинается от верхнего края большого отверстия затылочной кости, выстилает заднюю поверхность тел позвонков и доходит до нижнего отдела крестцового канала. Она толще, но уже передней продольной связки и богаче эластическими волокнами. Задняя продольная связка в отличие от передней прочно сращена с межпозвоночными дисками и рыхло — с телами позвонков. Поперечник ее неодинаков: на уровне дисков она широкая и полностью покрывает заднюю поверхность диска, а на уровне тел позвонков имеет вид узкой ленты. По сторонам от срединной линии задняя продольная связка переходит в тонкую мембрану, которая отделяет венозное сплетение тел позвонков от твердой мозговой оболочки и защищает спинной мозг от сдавления.
Желтые связки состоят из эластических волокон и соединяют дуги позвонков, особенно четко визуализируются при МРТ в поясничном отделе позвоночника толщиной около 3 мм. Межпоперечная, межостистые, надостистая связки соединяют ответствующие отростки.
Высота межпозвоночных дисков постепенно нарастает от второго шейного позвонка до седьмого, затем наблюдается снижение высоты до ThIV и достигает максимума на уровне диска LIV-LV. Наименьшей высотой отличаются самые верхние шейные и верхние грудные межпозвоночные диски. Высота всех межпозвоночных дисков, расположенных каудальнее тела ТhIV-позвонка, равномерно нарастает. Пресакральный диск очень вариабелен как по высоте, так и по форме, отклонения в ту или иную сторону у взрослых составляют до 2 мм.
Высота переднего и заднего отделов диска в различных отделах позвоночника неодинакова и зависит от физиологических изгибов. Так, в шейном и поясничном отделах передняя часть межпозвоночных дисков выше задней, а в грудном отделе наблюдаются обратные соотношения: в средней позиции диск имеет форму клина, обращенного вершиной назад. При сгибании высота переднего отдела диска уменьшается и клиновидная форма исчезает, а при разгибании клиновидная форма более выражена. Смещений тел позвонков при функциональных пробах в норме у взрослых отсутствует.
Позвоночный канал
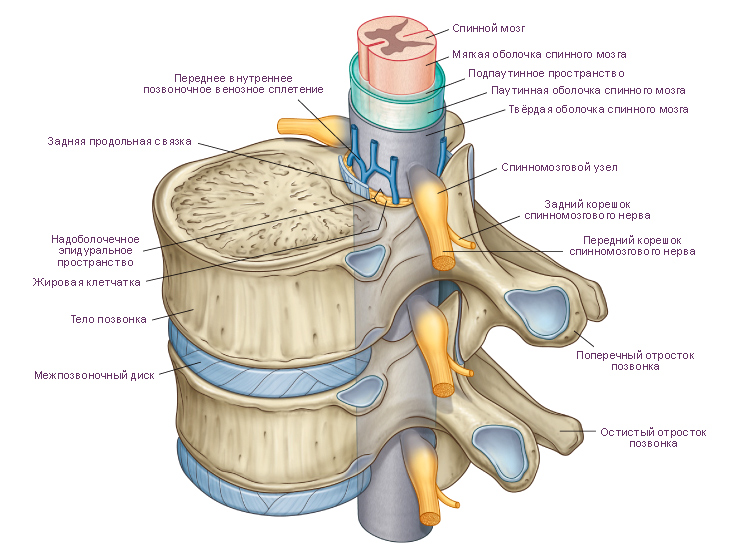 Позвоночный канал является вместилищем для спинного мозга, его корешков и сосудов, позвоночный канал краниально сообщается с полостью черепа, а каудально — с крестцовым каналом. Для выхода спинномозговых нервов из позвоночного канала имеется 23 пар межпозвоночных отверстий. Некоторые авторы делят позвоночный канал на центральную часть (дуральный канал) и две латеральные части (правый и левый латеральные каналы — межпозвоночные отверстия).
Позвоночный канал является вместилищем для спинного мозга, его корешков и сосудов, позвоночный канал краниально сообщается с полостью черепа, а каудально — с крестцовым каналом. Для выхода спинномозговых нервов из позвоночного канала имеется 23 пар межпозвоночных отверстий. Некоторые авторы делят позвоночный канал на центральную часть (дуральный канал) и две латеральные части (правый и левый латеральные каналы — межпозвоночные отверстия).
В боковых стенках канала расположены 23 пары межпозвоночных отверстий, через которые из позвоночного канала выходят корешки спинномозговых нервов, вены и входят корешково-спинальные артерии. Передняя стенка латерального канала в грудном и поясничном отделах образована заднебоковой поверхностью тел и межпозвоночных дисков, а в шейном отделе в состав этой стенки входит и унковертебральное сочленение; задняя стенка — передней поверхностью верхнего суставного отростка и дугоотростчатого сустава, желтыми связками. Верхняя и нижняя стенки представлены вырезками ножек дуг. Верхняя и нижняя стенки образованы нижней вырезкой ножки дуги вышележащего позвонка и верхней вырезкой ножки дуги нижележащего позвонка. Диаметр латерального канала межпозвоночных отверстий нарастает в каудальном направлении. В крестце роль межпозвоночных отверстий выполняют четыре пары крестцовых отверстий, которые открываются на тазовой поверхности крестца.
Латеральный (корешковый) канал снаружи ограничен ножкой вышележащего позвонка, спереди — телом позвонка и межпозвоночным диском, сзади — вентральными отделами межпозвоночного сустава. Корешковый канал представляет собой полуцилиндрический желоб длиной около 2,5 см, имеющий ход от центрального канала сверху косо вниз и кпереди. Нормальный переднезадний размер канала — не менее 5 мм. Существует разделение корешкового канала на зоны: «входа» корешка в латеральный канал, «средней части» и «зону выхода» корешка из межпозвоночного отверстия.
«3она входа» в межпозвоночное отверстие является латеральным карманом. Причинами компрессии корешка здесь являются гипертрофия верхнего суставного отростка нижележащего позвонка, врожденные особенности развития сустава (форма, размеры), остеофиты. Порядковый номер позвонка, которому принадлежит верхний суставной отросток при данном варианте компрессии, соответствует номеру ущемленного корешка спинномозгового нерва.
«Средняя зона» спереди ограничена задней поверхностью тела позвонка, сзади — межсуставной частью дужки позвонка, медиальные отделы этой зоны открыты в сторону центрального канала. Основными причинами стенозов в этой области являются остеофиты в месте при крепления желтой связки, а также спондилолиз с гипертрофией суставной сумки сустава.
В «зоне выхода» корешка спинномозгового нерва спереди находится нижележащий межпозвоночный диск, сзади — наружные отделы сустава. Причинами компрессии в этой зоне служат спондилоартроз и подвывихи в суставах, остеофиты в области верхнего края межпозвоночного диска.
Спинной мозг
 Спинной мозг начинается на уровне большого отверстия затылочной кости и заканчивается, по данным большинства авторов, на уровне середины тела LII-позвонка (описываются редко встречающиеся варианты на уровне LI и середины тела LIII-позвонка). Ниже этого уровня находится конечная цистерна, содержащая корешки конского хвоста (LII-LV, SI-SV и CoI), которые покрыты теми же оболочками, что и спинной мозг.
Спинной мозг начинается на уровне большого отверстия затылочной кости и заканчивается, по данным большинства авторов, на уровне середины тела LII-позвонка (описываются редко встречающиеся варианты на уровне LI и середины тела LIII-позвонка). Ниже этого уровня находится конечная цистерна, содержащая корешки конского хвоста (LII-LV, SI-SV и CoI), которые покрыты теми же оболочками, что и спинной мозг.
У новорожденных конец спинного мозга располагается ниже, чем у взрослых, на уровне LIII-позвонка. К 3 годам конус спинного мозга занимает обычное для взрослых местоположение.
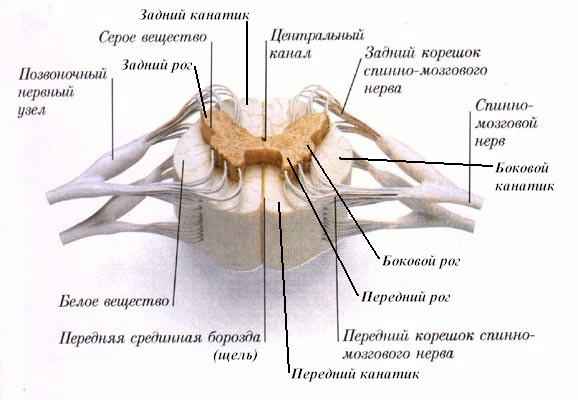
От каждого сегмента спинного мозга отходят передние и задние корешки спинномозговых нервов. Корешки направляются к соответствующим межпозвоночным отверстиям. 3десь задний корешок образует спинномозговой узел (локальное утолщение — ганглий). Передний и задний корешки соединяются сразу после ганглия, формируя ствол спинномозгового нерва. Верхняя пара спинномозговых нервов покидает позвоночный канал на уровне между затылочной костью и СI-позвонка, нижняя – между SI и SII-позвонками. Всего имеется 31 пара спинномозговых нервов.
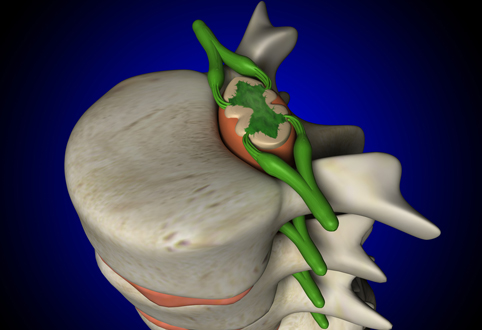 До 3 месяцев корешки спинного мозга располагаются напротив соответствующих позвонков. 3атем начинается более быстрый рост позвоночника по сравнению со спинным мозгом. В соответствии с этим корешки становятся длиннее по направлению к конусу спинного мозга и располагаются косо вниз по направлению к своим межпозвоночным отверстиям.
До 3 месяцев корешки спинного мозга располагаются напротив соответствующих позвонков. 3атем начинается более быстрый рост позвоночника по сравнению со спинным мозгом. В соответствии с этим корешки становятся длиннее по направлению к конусу спинного мозга и располагаются косо вниз по направлению к своим межпозвоночным отверстиям.
В связи с отставанием роста спинного мозга в длине от позвоночника при определении проекции сегментов следует учитывать это несоответствие. В шейном отделе сегменты спинного мозга расположены на один позвонок выше, чем соответствующий им по счету позвонок.
В шейном отделе позвоночника имеется 8 сегментов спинного мозга. Между затылочной костью и СI-позвонком имеется сегмент C0-CI где проходит CI-нерв. Из межпозвоночного отверстия выходят спинномозговые нервы, соответствующие нижележащему позвонку (например, из межпозвоночного отверстия CV-CVI выходят нервы CVI).
Отмечается несоответствие грудного отдела позвоночника и спинного мозга. Верхнегрудные сегменты спинного мозга располагаются на два позвонка выше, чем соответствующие им по счету позвонки, нижнегрудные — на три. Поясничные сегменты соответствуют ThX-ThXII-позвонкам, а все крестцовые — ТhXII-LI-позвонкам.
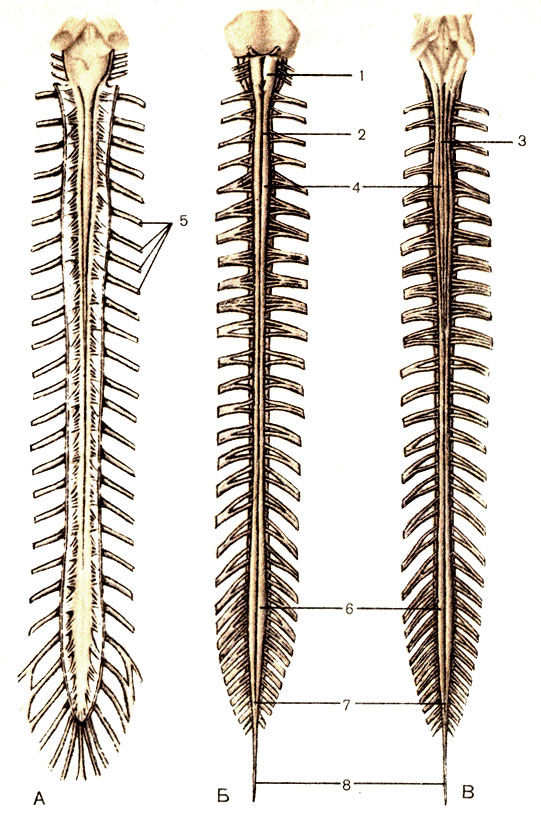 Продолжением спинного мозга с уровня LI-позвонка является конский хвост. Спинальные корешки отходят от дурального мешка и расходятся вниз и латерально к межпозвоночным отверстиям. Как правило, они проходят рядом с задней поверхностью межпозвоночных дисков, за исключением корешков LII и LIII. Спинальный корешок LII выходит из дурального мешка над межпозвоночным диском, а корешок LIII— под диском. Корешки на уровне межпозвоночных дисков соответствуют нижележащему позвонку (например, уровню диска LIV-LV соответствует LV-корешок). В межпозвоночное отверстие входят корешки, соответствующие вышележащему позвонку (например, LIV-LV соответствует LIV-корешок).
Продолжением спинного мозга с уровня LI-позвонка является конский хвост. Спинальные корешки отходят от дурального мешка и расходятся вниз и латерально к межпозвоночным отверстиям. Как правило, они проходят рядом с задней поверхностью межпозвоночных дисков, за исключением корешков LII и LIII. Спинальный корешок LII выходит из дурального мешка над межпозвоночным диском, а корешок LIII— под диском. Корешки на уровне межпозвоночных дисков соответствуют нижележащему позвонку (например, уровню диска LIV-LV соответствует LV-корешок). В межпозвоночное отверстие входят корешки, соответствующие вышележащему позвонку (например, LIV-LV соответствует LIV-корешок).
Следует отметить, что существует несколько мест, где могут поражаться корешки при задних и заднебоковых грыжах межпозвоночных дисков: задний отдел межпозвоночных дисков и межпозвоночное отверстие.
Спинной мозг покрыт тремя мозговыми оболочками: твердой (dura mater spinalis), паутинной (arachnoidea) и мягкой (pia mater spinalis). Паутинная и мягкая оболочки, вместе взятые, также называются лепто-менингиальной оболочкой.
Твердая мозговая оболочка состоит из двух слоев. На уровне большого отверстия затылочной кости оба слоя полностью расходятся. Наружный слой плотно прилежит к кости и является, по сути, надкостницей. Внутренний слой образует дуральный мешок спинного мозга. Пространство между слоями называют эпидуральным (cavitas epiduralis), перидуральным или экстрадуральным.
Эпидуральное пространство содержит рыхлую соединительную ткань и венозные сплетения. Оба слоя твердой мозговой оболочки соединяются вместе при прохождении корешков спинномозговых нервов через межпозвоночные отверстия. Дуральный мешок заканчивается на уровне SII-SIII-позвонков. Его каудальная часть продолжается в виде терминальной нити, которая прикрепляется к периосту копчика.
Паутинная мозговая оболочка состоит из клеточной мембраны, к которой прикрепляется сеть трабекул. Паутинная оболочка не фиксирована к твердой мозговой оболочке. Субарахноидальное пространство заполнено циркулирующей цереброспинальной жидкостью.
Мягкая мозговая оболочка выстилает все поверхности спинного и головного мозга. К мягкой мозговой оболочке крепятся трабекулы паутинной оболочки.
Верхней границей спинного мозга является линия, соединяющая передний и задний отрезки дуги СI-позвонка. Заканчивается спинной мозг, как правило, на уровне LI-LIIв виде конуса, ниже которого идет конский хвост. Корешки конского хвоста выходят под углом 45° из соответствующего межпозвоночного отверстия.
Размеры спинного мозга на всем протяжении неодинаковы, толщина его больше в области шейного и поясничного утолщения. Размеры в зависимости от отдела позвоночника различны:
- на уровне шейного одела позвоночника — переднезадний размер дурального мешка составляет 10-14 мм, спинного мозга — 7-11 мм, поперечный размер спинного мозга приближается к 10-14 мм;
- на уровне грудного отдела позвоночника — переднезадний размер спинного мозга соответствует б мм, дурального мешка — 9 мм, за исключением уровня ThI-Тhll-позвонков, где он составляет 10-11 мм;
- в поясничном отделе позвоночника — сагиттальный размер дурального мешка варьирует от 12 до 15 мм.
Эпидуральная жировая клетчатка более развита в грудном и поясничном отделах позвоночного канала.
P.S. Дополнительные материалы:
1. 15-минутное видео анатомического видео-атласа, объясняющее основы строения позвоночника:
2. 2 фрагмента лекций Дмитрия Демина на преподавательском курсе в «Пране» на тему «Позвоночник»

![16 Атлант и осевой [1024x768]](http://ha-tha.ru/wp-content/uploads/2013/11/16-Atlant-i-osevoy-1024x768.jpg)
Отличная статья. Благодарю.
На здоровье! Рад, что понравилось!
Здравствуйте. У меня обнаружили клиновидную деформацию т6 — т7. Есть болевой синдром, который идёт по спине и на передней стенке нижних ребер, и болевое возбуждение и затвердение в верхней части живота с болями в нижних рёбрах и на солнечном сплетении. Это может быть связано между отклонениями в позвонке? Чем и как это возможно изменить, убрать боль, чем необходимо питаться, что бы восполнить недостающими элементами эти процессы??
Обратитесь к специалистам по йога-терапии — к Сергею Агапкину в Москве (http://yoga-station.ru/yoga-station/), Артему Фролову в СПб (http://yogatherapia.ru/teachers/frolov/).